
作者简介/Profile/

卢静(1986—),女,主管护师,大专,上海市中西医结合医院儿科护理组长,主要从事儿科护理。
近年来,中国儿童的生活方式和膳食结构发生了显著变化,儿童超重和肥胖的发生率也逐年攀升,国家卫健委最新发布的《体重管理指导原则(2024年版)》明确指出,与2002年的22.8%和7.1%相比大幅增长;6~17岁儿童青少年超重率和肥胖率分别为11.1%和7.9%,并呈逐年递增趋势。肥胖还会对儿童的生理健康、智力发育、体能素质及人际交往能力产生不同程度的负面影响。儿童体重管理已从“要不要管”升级为“必须科学管”。

图源:pexels
省流版
儿童体重管理的特殊性
生长曲线≠体重数值
能量需求双高峰
不同年龄段超重与肥胖标准
儿童肥胖怎么做:
科学饮食:营养均衡是关键
运动促进:每天动起来
生活习惯:睡眠、心理需重视
认识儿童体重管理
的特殊性
生长曲线≠体重数值
新生儿前3年体重增长最快,学龄期增速放缓,可以参考生长曲线图,结合BMI百分位评估发育状况(建议在专业医师指导下进行评估)。
能量需求双高峰
婴幼儿期:每日热量需求=100kCal/kg×年龄;
生长突增期(10~14岁):热量需求比同龄儿童高20%~30%。所以按照不同年龄、不同特点,制度个性化的管理方案才是儿童体重管理核心要点。
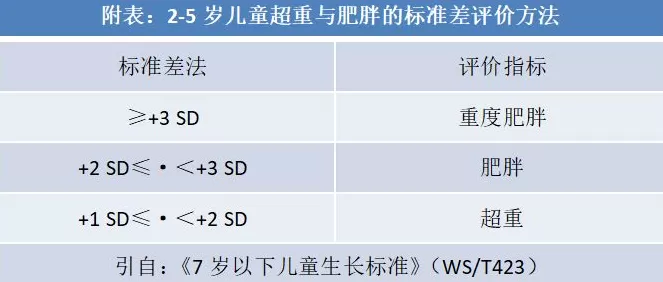
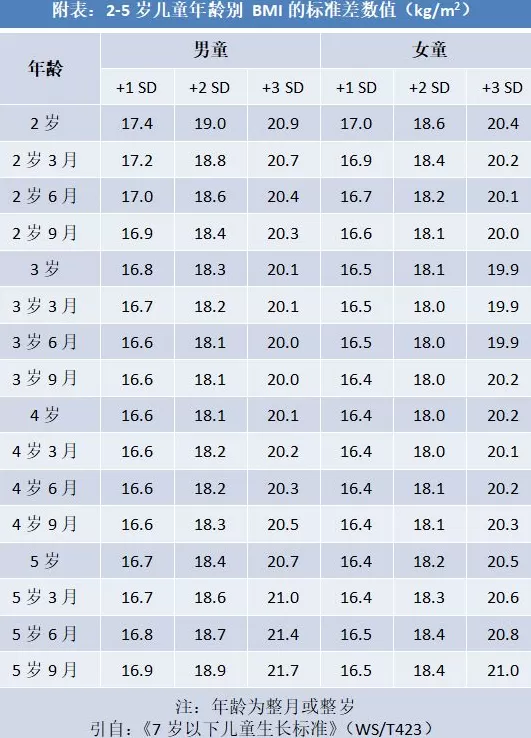
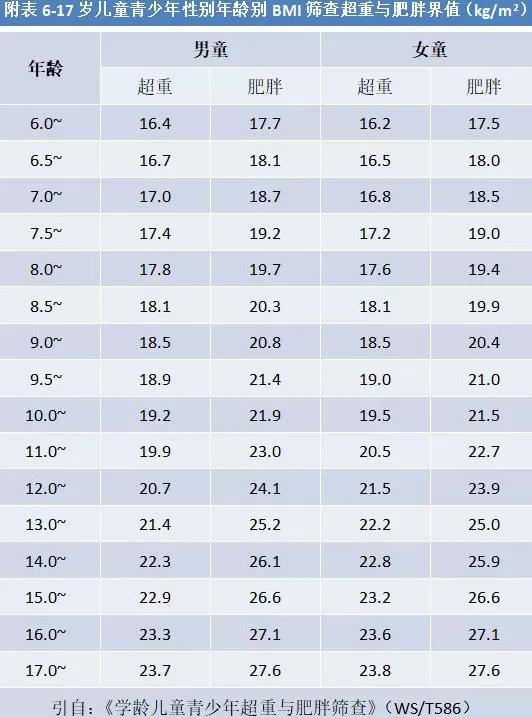
不同年龄段超重与肥胖标准
2~5岁儿童超重与肥胖可以BMI标准差值进行判定。6~17岁儿童青少年肥胖则直接以BMI进行判定。
BMI计算公式=体重(kg)/身高(m)2⬇
图源:作者提供
图源:作者提供
图源:作者提供
科学饮食:
营养均衡是关键
学龄前儿童(5岁及以内)
科学喂养,防止过度营养,预防早期肥胖
6个月以内婴儿提倡纯母乳喂养,6个月起及时合理添加辅食,同时可继续母乳喂养至2岁及以上。
控制糖的摄入
2岁以下应避免添加糖,2岁及以上限制添加糖。
培养健康饮食习惯
增加新鲜果蔬,不吃或少吃高脂、高钠加工食品和高能量密度食品,控制零食摄入。

图源:图虫
学龄儿童(6~17岁)
调整饮食结构
控制脂肪的过量摄入,减少饱和脂肪酸并避免反式脂肪酸的摄入,保证优质蛋白。
养成良好饮食习惯和饮食行为
规律三餐摄入,科学合理加餐,限制甜食、零食及含糖饮料。食不过量,专注进食,进食速度不宜过快。
合理减重
不建议节食减重和快速减重。
误区提醒:ד不吃主食能减肥”→碳水化合物是儿童发育必需,应选择全谷物而非完全戒断。
运动促进:
每天动起来
与久坐不动或不运动的同龄人相比,积极进行身体活动儿童的健康水平较高、肥胖程度较低,并且儿童早期积极的身体活动与成年后更好的健康状况有关。

图源:pexels
学龄前儿童(5岁及以内)
活动多样化,确保运动时长
1岁以内鼓励自由活动,1~5岁儿童每日至少进行180分钟的多样化身体活动,以户外为主。
超重肥胖儿童应根据个体情况增加运动量
3~5岁儿童确保每日至少进行60分钟中等以上强度身体活动(包括30分钟指导下的运动)。
鼓励活动,减少久坐
2岁以下避免电子产品,2~5岁每日使用电子产品时间少于1小时。
学龄儿童(6~17岁)
建议校内和校外每日至少累计达到60分钟中等至较高强度的运动,减少久坐,每日使用电子产品时间限制在2小时内。
误区提醒:ד运动越多越好”→过度运动可能损伤关节,需循序渐进。
生活习惯:
睡眠、心理需重视
保证充足睡眠
3~6岁:每天10~13小时(含午睡);
6~12岁:9~12小时;
13岁以上:8~10小时。
心理健康
避免因体重问题责备孩子,多鼓励、少批评;关注因肥胖引发的自卑、焦虑情绪,必要时寻求专业心理支持。

图源:图虫
儿童体重管理是一场“持久战”,需要家庭、学校和社会共同努力。通过科学的饮食、规律的运动和健康的生活方式,帮助孩子建立受益终身的习惯,才是真正的“赢在起跑线”!
参考文献:
[1]国家卫生健康委办公厅体重管理指导原则(2024年版),国卫办医急函〔2024〕469号.
[2]陈玉霞,麦锦城,吴汉荣.超重肥胖对儿童青少年智力和体能素质的影响[J].中国学校卫生,2010,31
(5):520-521.
[3]胡琬钰.超重肥胖儿童心理健康状况调查研究[C]//中国体育科学学会.第十三届全国体育科学大会论文摘要集——墙报交流(体质与健康分会)(一).郑州:河南大学,2023:2.
版权所有:上海市护理学会
原标题:《【养娃】儿童体重管理,别让“小肉肉”变成大烦恼(内含省流版→)》







还木有评论哦,快来抢沙发吧~